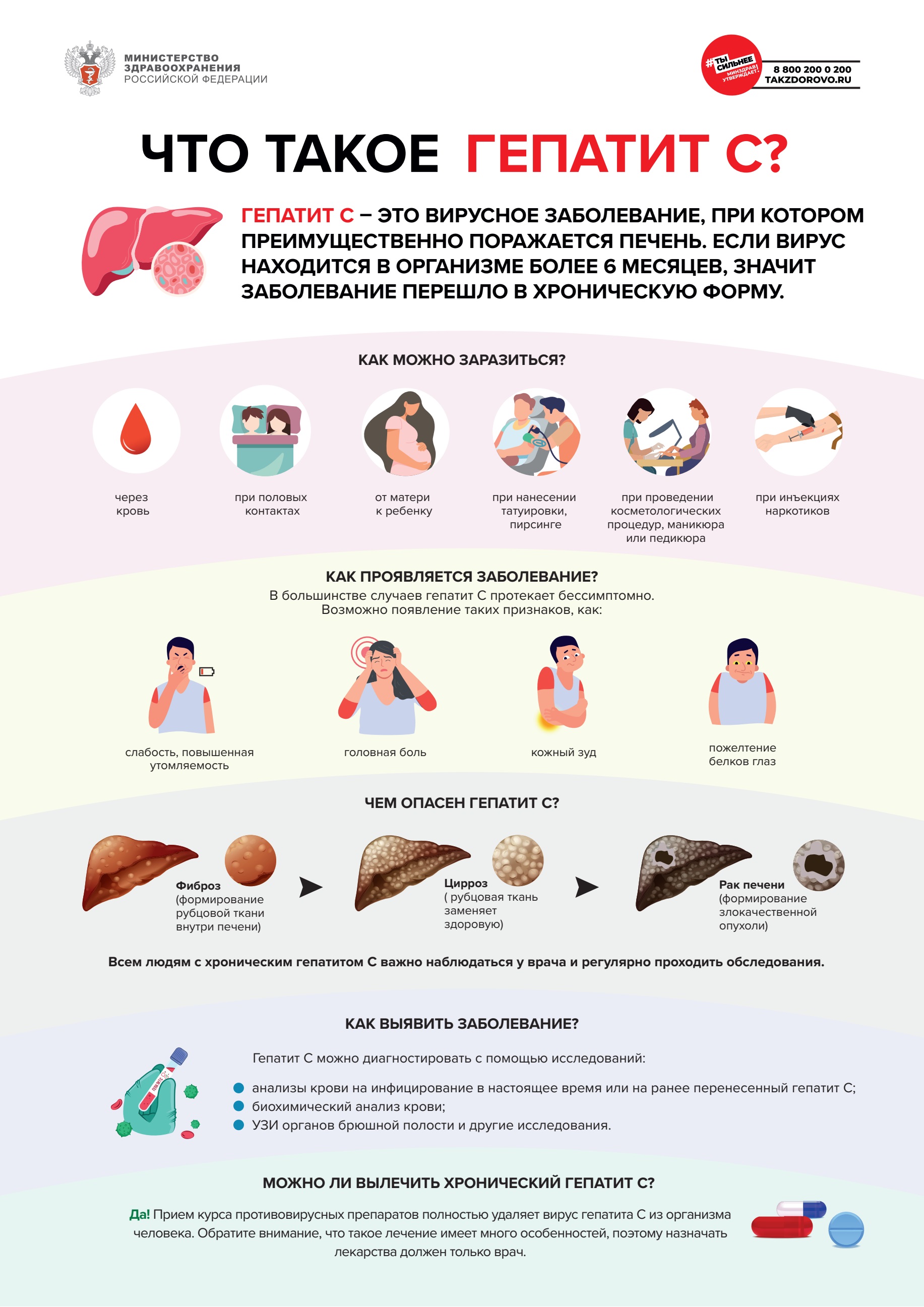
Грипп — это инфекционное заболевание, заболеть которым может любой человек. Возбудителем гриппа является вирус, который от инфицированных людей попадает в носоглотку окружающих.
Большинство людей болеют гриппом всего лишь несколько дней, но некоторые заболевают серьёзнее, возможно тяжёлое течение болезни, вплоть до смертельных исходов.
При гриппе обостряются имеющиеся хронические заболевания, кроме этого, грипп имеет обширный список возможных осложнений:
Лёгочные осложнения (пневмония, бронхит). Именно пневмония является причиной большинства смертельных исходов от гриппа.
Осложнения со стороны верхних дыхательных путей и ЛОР-органов (отит, синусит, ринит, трахеит).
Осложнения со стороны сердечно-сосудистой системы (миокардит, перикардит).
Осложнения со стороны нервной системы (менингит, менингоэнцефалит, энцефалит, невралгии, полирадикулоневриты).
Чтобы избежать возможных осложнений, важно своевременно проводить профилактику гриппа и правильно лечить само заболевание.
Обычно грипп начинается внезапно. Возбудители гриппа, вирусы типов А и В, отличаются агрессивностью и исключительно высокой скоростью размножения, поэтому за считанные часы после заражения вирус приводит к глубоким поражениям слизистой оболочки дыхательных путей, открывая возможности для проникновения в неё бактерий.
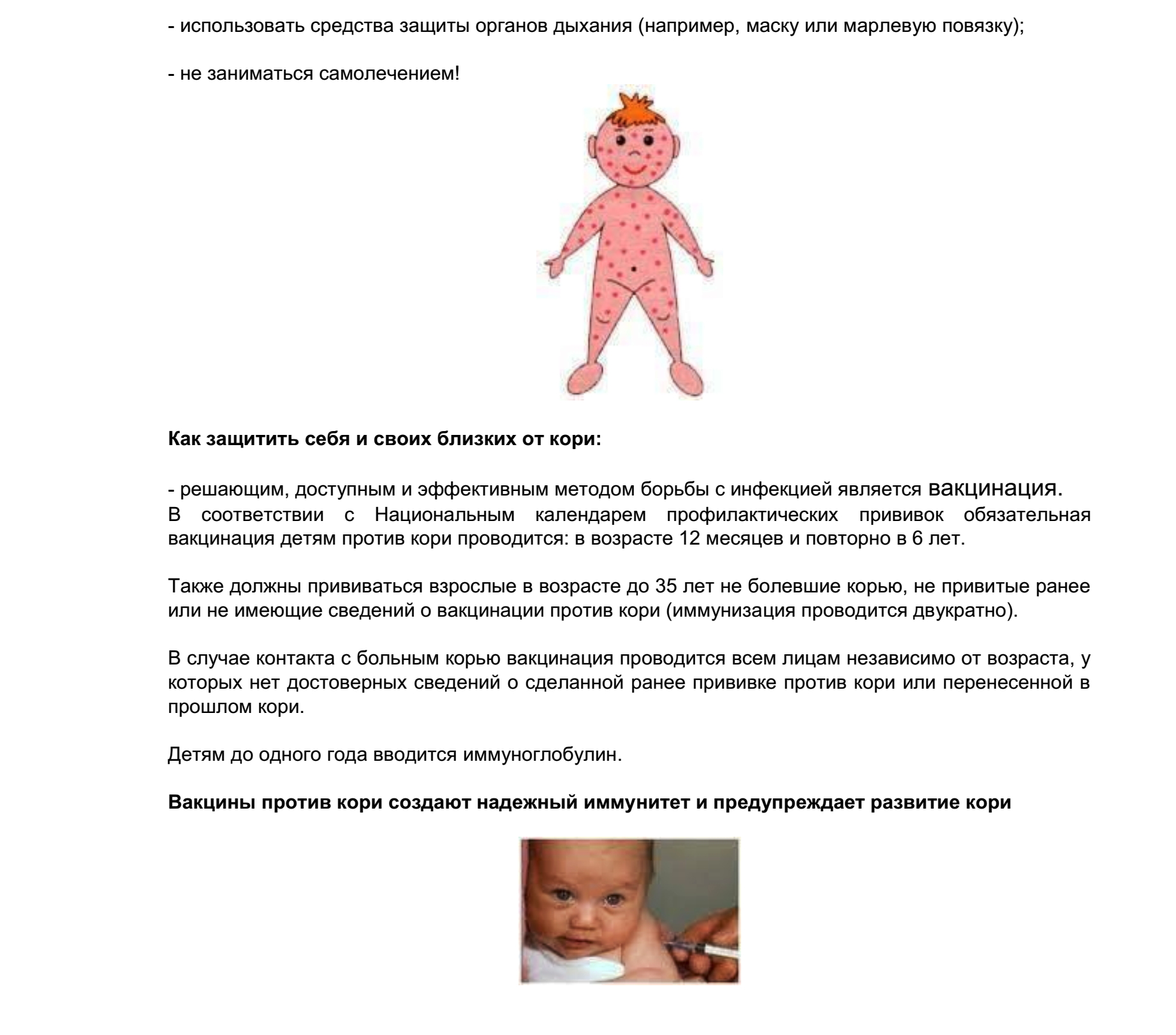
Среди симптомов гриппа — жар, температура 37,5–39 °С, головная боль, боль в мышцах, суставах, озноб, усталость, кашель, насморк или заложенный нос, боль и першение в горле.
Грипп можно перепутать с другими заболеваниями, поэтому чёткий диагноз должен поставить врач, он же назначает тактику лечения.
Что делать при заболевании гриппом?
Самому пациенту при первых симптомах нужно остаться дома, чтобы не только не заразить окружающих, но и вовремя заняться лечением, для чего необходимо немедленно обратиться к врачу. Для предупреждения дальнейшего распространения инфекции заболевшего нужно изолировать от здоровых лиц, желательно выделить отдельную комнату.
Важно!
Родители! Ни в коем случае не отправляйте заболевших детей в детский сад, школу, на культурно-массовые мероприятия. При гриппе крайне важно соблюдать постельный режим, так как при заболевании увеличивается нагрузка на сердечно-сосудистую, иммунную и другие системы организма.
Самолечение при гриппе недопустимо, и именно врач должен поставить диагноз и назначить необходимое лечение, соответствующее состоянию и возрасту пациента.
Для правильного лечения необходимо строго выполнять все рекомендации лечащего врача и своевременно принимать лекарства. Кроме этого, рекомендуется обильное питьё — это может быть горячий чай, клюквенный или брусничный морс, щелочные минеральные воды. Пить нужно чаще и как можно больше.
Важно!
При температуре 38 — 39°С вызовите участкового врача на дом либо бригаду «скорой помощи».
При кашле и чихании больной должен прикрывать рот и нос платком или салфеткой.
Помещение, где находится больной, необходимо регулярно проветривать и как можно чаще проводить там влажную уборку, желательно с применением дезинфицирующих средств, действующих на вирусы.
Общение с заболевшим гриппом следует ограничить, а при уходе за ним использовать медицинскую маску или марлевую повязку.
Как защитить себя от гриппа?
Согласно позиции Всемирной организации здравоохранения, наиболее эффективным средством против гриппа является вакцинация, ведь именно вакцина обеспечивает защиту от тех видов вируса гриппа, которые являются наиболее актуальными в данном эпидемиологическом сезоне и входят в её состав.
Введение в организм вакцины не может вызвать заболевание, но путём выработки защитных антител стимулирует иммунную систему для борьбы с инфекцией. Эффективность вакцины от гриппа несравнимо выше всех неспецифических медицинских препаратов, которые можно принимать в течение зимних месяцев, например иммуномодуляторов, витаминов, гомеопатических средств, средств «народной медицины» и так далее.
Вакцинация рекомендуется всем группам населения, но особенно показана детям начиная с 6 месяцев, людям, страдающим хроническими заболеваниями, беременным женщинам, а также лицам из групп профессионального риска — медицинским работникам, учителям, студентам, работникам сферы обслуживания и транспорта.
Вакцинация должна проводиться за 2–3 недели до начала роста заболеваемости, делать прививку можно только в медицинском учреждении специально обученным медицинским персоналом, при этом перед вакцинацией обязателен осмотр врача.
Противопоказаний к вакцинации от гриппа немного. Прививку против гриппа нельзя делать при острых лихорадочных состояниях, в период обострения хронических заболеваний, при повышенной чувствительности организма к яичному белку (если он входит в состав вакцины).
Сделав прививку от гриппа, вы защищаете свой организм от атаки наиболее опасных вирусов — вирусов гриппа, но остается ещё более 200 видов вирусов, которые менее опасны для человека, но также могут явиться причиной заболевания ОРВИ. Поэтому в период эпидемического подъёма заболеваемости ОРВИ и гриппом рекомендуется принимать меры неспецифической профилактики.
Правила профилактики гриппа:
Сделайте прививку против гриппа до начала эпидемического сезона.
Сократите время пребывания в местах массовых скоплений людей и общественном транспорте.
Пользуйтесь маской в местах скопления людей.
Избегайте тесных контактов с людьми, которые имеют признаки заболевания, например чихают или кашляют.
Регулярно тщательно мойте руки с мылом, особенно после улицы и общественного транспорта.
Промывайте полость носа, особенно после улицы и общественного транспорта
Регулярно проветривайте помещение, в котором находитесь.
Регулярно делайте влажную уборку в помещении, в котором находитесь.
Увлажняйте воздух в помещении, в котором находитесь.
Ешьте как можно больше продуктов, содержащих витамин С (клюква, брусника, лимон и др.).
Ешьте как можно больше блюд с добавлением чеснока и лука.
По рекомендации врача используйте препараты и средства, повышающие иммунитет.
В случае появления заболевших гриппом в семье или рабочем коллективе — начинайте приём противовирусных препаратов с профилактической целью (по согласованию с врачом с учётом противопоказаний и согласно инструкции по применению препарата).
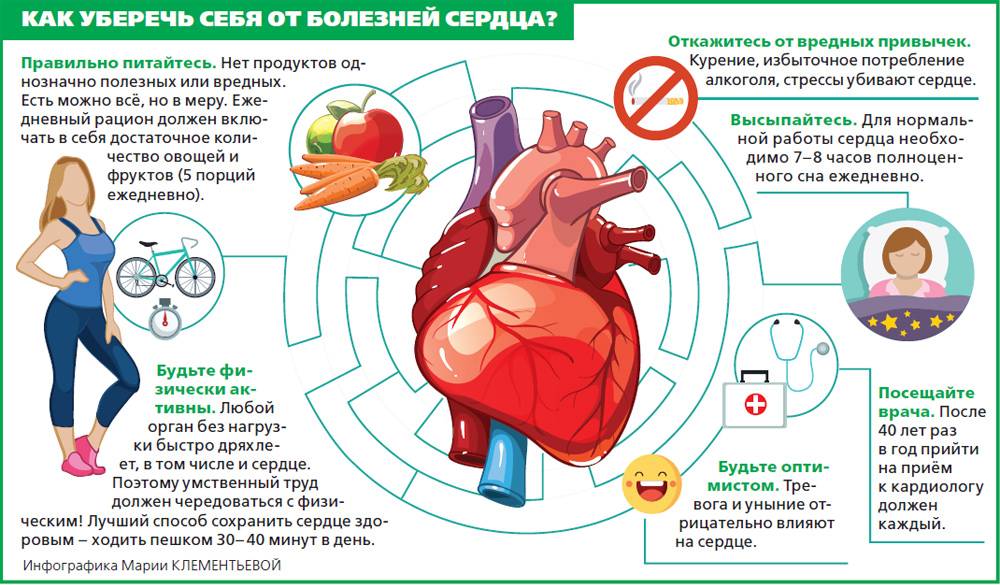
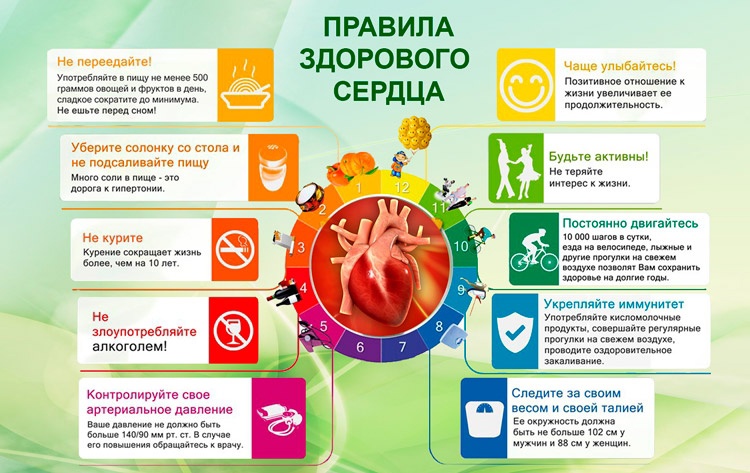
Ведите здоровый образ жизни, высыпайтесь, сбалансированно питайтесь и регулярно занимайтесь физкультурой.
Как защитить ребенка от вирусных заболеваний в период новогодних праздников
Полностью уберечь ребёнка от простудных заболеваний сложно, но свести к риску вероятность заражения инфекцией можно, если придерживаться рекомендаций:
➡️Рациональное питание: в рационе ребенка должны быть свежие овощи и фрукты, мясо, крупы, молочная продукция;
➡️Прогулки на свежем воздухе: если гулять на свежем воздухе, в одежде по погоде, то можно уменьшить риск заболеть респираторными заболеваниями;
➡️Спорт и физическая активность для формирования иммунитета: зарядка, занятия спортом, активные игры;
➡️Полноценный сон и отсутствие стрессов — залог крепкого здоровья;
➡️Соблюдение правил гигиены: ребёнок должен знать — перед едой, после туалета, прогулок важно мыть руки! Детей следует отучать трогать лицо грязными руками.
***
На руках человека может находиться до 140 миллионов бактерий и вирусов
На чистой коже рук микробы гибнут буквально в течение 10 минут. Если руки грязные, микробы выживают в 95% случаев.
Рекомендуется мыть руки не менее 20 секунд теплой водой.
Вытирать руки следует чистым свежим полотенцем и менять его каждый день.
Выбор мыла
Отдавайте предпочтение жидкому мылу. Используя твёрдое мыло, следите, чтобы оно находилось в сухой мыльнице.
Не стоит пользоваться антибактериальным мылом ежедневно, оно убивает не только болезнетворные, но и полезные бактерии на коже рук.
Раздражение, сухость, шелушение и микротрещины — признаки дефицита влаги.
Для увлажнения кожи используются кремы и лосьоны, которые восстанавливает защитный слой.
Многие заболевания (кишечные инфекции, воздушно-капельные — ОРВИ и грипп, паразитарные болезни — глисты, заразные кожные и грибковые, стоматиты, конъюктивит) можно избежать, только проводя процедуры мытья рук с мылом.
Но важно помнить, что при излишне частом мытье рук антибактериальным мылом мы не только удаляем патогенную флору, но и одновременно нарушаем наш защитный кожный барьер.
***
Грипп и другие ОРВИ: симптомы и профилактика
Самые распространённые симптомы респираторных заболеваний известны всем: боль в горле, кашель, насморк, начинает подниматься температура. С ними мы все более или менее умеем справляться.
Но есть симптомы, которые нельзя игнорировать и ждать, что пройдёт само. При появлении высокой температуры в сочетании с чиханием, кашлем, насморком, ознобом, болью в мышцах обратитесь к врачу.
Грипп и острые респираторные вирусные инфекции (ОРВИ) – заболевания, которые передаются воздушно-капельным путем.
В основном их возбудители передаются от человека к человеку через кашель или чихание больного. Любой человек, близко (приблизительно на расстоянии 1 метра) контактирующий с другими человеком с симптомами ОРВИ подвергается риску воздействия потенциально инфекционных вдыхаемых капель. Вирусы могут попасть в организм (в глаза, нос или рот) через руки при соприкосновении с инфицированной поверхностью. С помощью соблюдения личной гигиены можно предупредить распространение возбудителей, вызывающих респираторные инфекции.
У кого риск тяжёлого течения гриппа и других ОРВИ будет высоким:
 ▪️Беременные женщины;
▪️Беременные женщины;
▪️Лица в возрасте 60 лет и старше;
▪️Дети до 5 лет;
▪️Люди с хроническими заболеваниями (сердечно-сосудистые заболевания, диабет, астма, ожирение);
▪️Лица со сниженным иммунитетом.
Если вы входите в группу риска, то крайне важно соблюдать меры профилактики: в местах большого скопления людей носить маску.
При появлении симптомов гриппа немедленно обращайтесь за медицинской помощью.
Берегите свое здоровье и здоровье Ваших близких!